Martina Feichter, Medizinredakteurin und Biologin
Masern
- Ansteckung
- Symptome
- Ursachen und Risikofaktoren
- Untersuchungen und Diagnose
- Behandlung
- Krankheitsverlauf und Prognose
- Masern-Impfung
Kurzübersicht- Was sind Masern? Hoch ansteckende Virusinfektion, die weltweit verbreitet ist. Sie zählt zu den ?Kinderkrankheiten?, obwohl zunehmend auch Jugendliche und Erwachsene daran erkranken.
- Ansteckung: Tröpfcheninfektion, direkter Kontakt mit infektiösem Nasen- oder Rachensekret von Erkrankten (z.B. durch gemeinsames Benutzen von Besteck)
- Symptome: Im ersten Stadium grippeähnliche Beschwerden, Bindehautentzündung, Fieberschub und weißliche Flecken im Mund (Koplik-Flecken). Im zweiten Stadium der typische Masern-Ausschlag und ein weiterer Fieberschub.
- Behandlung: Bettruhe in abgedunkeltem Raum, evtl. fiebersenkende Maßnahmen (wie Wadenwickel, fiebersenkende Medikamente), Hustenmittel, Antibiotika (bei zusätzlicher bakterieller Infektion)
- Mögliche Komplikationen: z. B. Mittelohrentzündung, Lungenentzündung, Durchfall, Pseudokrupp, Gehirnentzündung (Enzephalitis); Spätfolge: chronische Gehirnentzündung (subakute sklerosierende Panenzephalitis, SSPE)
- Prognose: Masern heilen meist problemlos aus. In Industrienationen entwickeln 20 Prozent der Erkrankten Komplikationen, und etwa eines von 1.000 infizierten und gemeldeten Kindern stirbt an den Masern.
Masern: Ansteckung
Die Übertragung der Masernviren erfolgt hauptsächlich durch Tröpfcheninfektion: Infizierte verteilen beim Sprechen, Husten und Niesen winzige virushaltige Sekrettröpfchen in der Umgebungsluft. Andere Menschen können diese einatmen: Sobald die Viren in den Sekrettröpfchen Kontakt mit den Schleimhäuten in den Atemwegen haben, können sie das neue ?Opfer? infizieren.
Übrigens: Mit Masernviren infizieren Sekrettröpfchen sind noch nach zwei Stunden in der Luft nachweisbar. Auch auf Oberflächen können die Erreger bis zu zwei Stunden überleben!
Mit Masern kann man sich aber auch durch den direkten Kontakt mit infektiösem Sekret aus Nase und Rachen von Infizierten anstecken. Das passiert zum Beispiel, wenn man das Besteck oder Trinkglas von Infizierten benutzt.
Masernviren sind extrem ansteckend! Von 100 Menschen, die noch keine Masern hatten und nicht dagegen geimpft sind, erkranken 95 nach dem Kontakt mit Masernviren.
Wie lange sind Masern-Patienten ansteckend?
Wer sich mit Masern infiziert hat, ist bereits drei bis fünf Tage vor dem Auftreten des typischen Masern-Ausschlags und bis zu vier Tage danach ansteckend. Am größten ist die Ansteckungsfähigkeit unmittelbar vor dem Ausbruch des Ausschlags.
Masern: Inkubationszeit
Die Zeit zwischen der Ansteckung mit einem Krankheitserreger und dem Auftreten der ersten Symptome wird Inkubationszeit genannt. Sie beträgt bei den Masern im Mittel zehn bis 14 Tage, mindestens aber etwa eine Woche und maximal 21 Tage.
Der typische Masern-Ausschlag (zweites Krankheitsstadium) ist meist 14 bis 17 Tage nach der Ansteckung zu sehen.
Masern: Symptome
Masern verlaufen in zwei Krankheitsstadien (Vorläufer- und Hauptstadium) mit zwei Fieberschüben und weiteren Symptomen:
Vorläuferstadium: Das Vorläuferstadium wird auch Prodromalstadium oder katarrhalisches Stadium genannt. Typische Masern-Symptome in diesem Stadium sind:
- Fieber
- Schnupfen
- Halsschmerzen
- Heiserkeit
- trockener Husten
- Bindehautentzündung
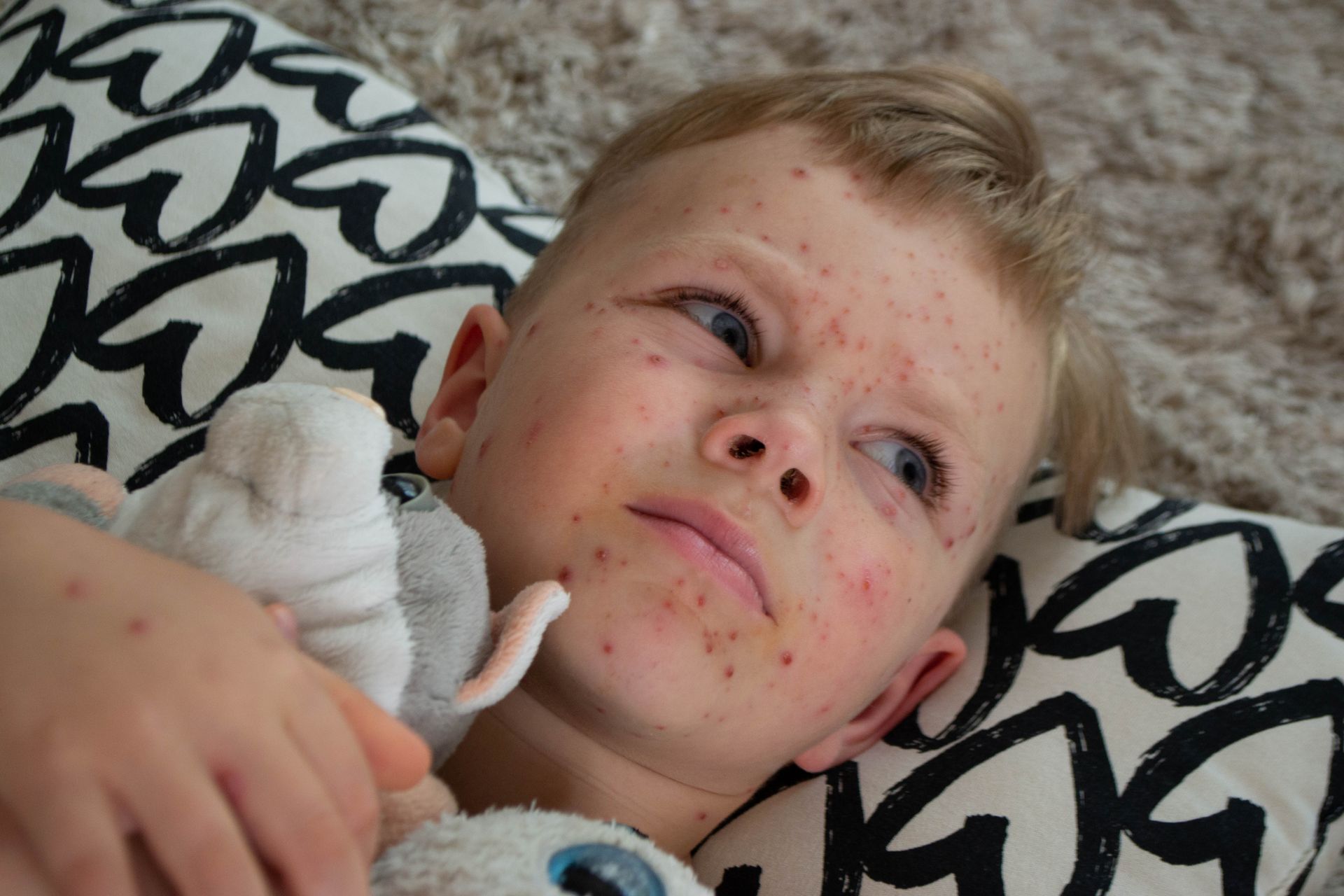
Typisch für Masern im Frühstadium sind auch die sogenannten Koplik-Flecken auf der Mundschleimhaut: Das sind kalkspritzerartige weiße Flecken auf hochroter Schleimhaut. Sie bilden sich bevorzugt an der Wangenschleimhaut.
Das Vorläuferstadium dauert etwa drei bis fünf Tage. Gegen Ende sinkt das Fieber zunächst wieder.
Hauptstadium: Im Hauptstadium (Exanthemstadium) steigt das Fieber erneut steil an. Es entwickelt sich der typische Masern-Ausschlag: unregelmäßige bräunlich-rosafarbene Flecken, einzeln und zusammenfließend. Sie bilden sich zuerst hinter den Ohren und breiten sich dann über den ganzen Körper aus.
Weitere häufige Symptome sind Appetitmangel und ein starkes Krankheitsgefühl.
Nach vier bis sieben Tagen verblassen die Masern-Flecken wieder (parallel zum Abklingen des Fiebers). Hinterher beobachtet man meist eine kleieförmige Abschuppung der Haut. Auch die anderen Beschwerden klingen ab.
Masern können auch mit Bauchschmerzen einhergehen. Zudem haben Erkrankte geschwollene Lymphknoten in mindestens zwei nicht benachbarten Körperregionen, zum Beispiel am Hals und in der Leiste.
Mitigierte Masern
Bei Neugeborenen, die noch Masern-Antikörper der Mutter in sich tragen, verläuft eine Masern-Infektion meist abgeschwächt. Solche ?mitigierten Masern? lassen sich manchmal auch bei anderen Menschen beobachten. Dazu zählen etwa Patientinnen und Patienten, die unzureichend gegen Masern geimpft sind und deshalb nur über einen unvollständigen Impfschutz verfügen.
Bei mitigierten Masern ist der typische Ausschlag nicht voll ausgebildet. Das kann die Diagnose erschweren. Trotz des abgeschwächten Infektionsverlaufs sind die Betroffenen ansteckend (wenn auch weniger als bei voll ausgeprägtem Krankheitsbild).
Masern: Komplikationen
Eine Infektion mit dem Masernvirus löst eine vorübergehende Immunschwäche aus. Diese kann auch noch Monate bis möglicherweise Jahre nach der Masern-Infektion bestehen.
Die Betroffenen sind aufgrund der geschwächten Körperabwehr anfälliger für andere Infektionen. So kann eine Masern-Infektion diverse Komplikationen nach sich ziehen. Dazu zählen zum Beispiel:
- Mittelohrentzündung (Otitis media)
- Bronchitis
- Lungenentzündung (Pneumonie)
- Durchfall-Erkrankungen
- Pseudokrupp mit besonders nachts auftretenden Anfällen von trockenem, bellendem Husten und Atembeschwerden (bis hin zu Atemnot)
Selten sind foudroyant (toxisch) verlaufende Masern: Die betroffenen Patienten entwickeln unter anderem Haut- und Schleimhautblutungen. Die Sterblichkeit bei dieser Masern-Komplikation ist hoch!
Eine weitere seltene, aber gefürchtete Masern-Komplikation ist eine Gehirnentzündung (Enzephalitis). Sie macht sich etwa vier bis sieben Tage nach Beginn des Masern-Ausschlags mit Kopfschmerzen, Fieber und Bewusstseinsstörungen (bis hin zu Koma) bemerkbar.
Eine Gehirnentzündung (Enzephalitis) im Rahmen einer Masern-Infektion führt in rund zehn bis 20 Prozent der Fälle zum Tod. Weitere 20 bis 30 Prozent der Betroffenen tragen bleibende Schäden am zentralen Nervensystem davon.
Eine sehr seltene Spätkomplikation ist die subakute sklerosierende Panenzephalitis (SSPE). Diese chronische Gehirnentzündung tritt im Schnitt sechs bis acht Jahre nach der Masern-Infektion auf: Ins Gehirn eingedrungene Masernviren vermehren sich, was irreversible Nervenschäden verursacht.
Das zeigt sich zunächst an Verhaltensänderungen. Im weiteren Verlauf kommen neurologische Störungen wie Muskelzuckungen und Krampfanfälle sowie Nervenausfälle hinzu. Im Endstadium versagen alle Hirnfunktionen ? die Betroffenen sterben.
Von 100.000 Masern-Patienten entwickeln durchschnittlich vier bis elf eine SSPE. Besonders anfällig für diese Spätfolge der Masern sind Kinder unter fünf Jahren. In dieser Altersgruppe gibt es schätzungsweise 30 bis 60 SSPE-Fälle pro 100.000 Masern-Erkrankungen.
Bei Menschen mit primärer oder sekundärer Immunschwäche können die Masern besonders schwer, untypisch und teilweise tödlich verlaufen. Besonders schwere Komplikationen, die sich hierbei entwickeln können, sind:
- Riesenzellpneumonie: eine fortschreitende Form von Lungenentzündung
- Masern-Einschlusskörper-Enzephalitis (MIBE): eine besondere Form von Gehirnentzündung
Masern: Ursachen und Risikofaktoren
Masern werden durch das hoch ansteckende Masernvirus hervorgerufen. Der Erreger gehört zur Familie der Paramyxoviren und ist weltweit verbreitet. Seine Gefährlichkeit ist nicht zu unterschätzen:
Masern sind weltweit die häufigste Todesursache bei durch Impfung vermeidbaren Erkrankungen im Kindesalter. Im Jahr 2021 starben global schätzungsweise 128.000 Menschen an einer Masern-Infektion ? hauptsächlich nicht oder nur unzureichend geimpfte Kinder unter fünf Jahren.
Durch die Einführung der Masern-Impfung konnte die weltweite Zahl an Erkrankungen und Todesfällen durch Masern deutlich gesenkt werden. In den letzten Jahren nahmen die Masernfälle aber wieder deutlich zu ? auch in der europäischen Region der Weltgesundheitsorganisation (WHO):
Dort gab es im Jahr 2017 rund 89.000 Masernfälle (und damit deutlich mehr als in den beiden Vorjahren). Für das Jahr 2019 registrierte man eine weitere Steigerung ? auf insgesamt etwa 103.000 Masern-Erkrankungen.
Dabei beobachtet man seit einigen Jahren, dass zunehmend Jugendliche und (junge) Erwachsene von der ?Kinderkrankheit? betroffen sind.
Masern: Untersuchungen und Diagnose
Die Krankheitssymptome, vor allem der Ausschlag, geben einen wichtigen Hinweis auf Masern. Allerdings gibt es einige Erkrankungen mit ähnlichen Symptomen, etwa Röteln, Ringelröteln und Scharlach. Um eine Verwechslung zu verhindern, muss deshalb eine Laboruntersuchung den Masern-Verdacht bestätigen. Dabei kommen verschiedene Tests in Frage:
Nachweis von spezifischen Antikörpern gegen Masernviren: Dazu untersucht man eine Blutprobe des Patienten (bei Verdacht auf eine Gehirnentzündung eventuell auch eine Probe des Nervenwassers = Liquor).
Masernspezifische Antikörper der Klasse IgM sind meist ab dem Auftreten des Ausschlags im Blut nachweisbar; mehrere Tage später tauchen dann auch Antikörper der Klasse IgG im Blut von Infizierten auf.
Nachweis des Masernvirus-Erbguts (RNA): Dazu sucht man in einer Urinprobe oder einem Rachenabstrich nach Spuren der Masernvirus-RNA. Gefundene Erbgut-Schnipsel lassen sich mittels Polymerase-Kettenreaktion (PCR) vervielfältigen und eindeutig identifizieren.
Das Probenmaterial für die Untersuchung kann ab Symptombeginn bis spätestens eine Woche nach Beginn des Ausschlags gewonnen werden.
Fällt das PCR-Ergebnis negativ aus (keine Masernvirus-RNA nachweisbar), schließt das eine akute Masern-Infektion nicht sicher aus. Deshalb ist zusätzlich ein Test auf spezifische Antikörper gegen den Erreger sinnvoll.
Masern sind meldepflichtig!
Sobald sich erste Symptome einer möglichen Masern-Infektion zeigen, sollte man einen Arzt oder eine Ärztin aufsuchen (wegen der hohen Ansteckungsgefahr die Arztpraxis unbedingt vorher telefonisch kontaktieren!). Masern gehören zu den meldepflichtigen (anzeigepflichtigen) Krankheiten:
Mediziner müssen sowohl den Verdacht als auch die tatsächliche Erkrankung und gegebenenfalls den Tod durch Masern an die zuständige Behörde namentlich melden. Auch Labore sind verpflichtet, den Nachweis anzeigepflichtiger Erreger (wie Masern-Viren) zu melden.
Für Menschen, die nachweislich oder möglicherweise Masern haben, ist eine Absonderung (z.B. in der eigenen Wohnung) vorgeschrieben. Je nach Fall gelten für die Betroffenen unter Umständen auch nur bestimmte Verkehrsbeschränkungen (z.B. vorübergehender Ausschluss von Gemeinschaftseinrichtungen wie Kita und Schule).
Masern: Behandlung
Eine spezifische Therapie gegen Masern gibt es nicht. Es lassen sich aber die Symptome lindern und den Heilungsprozess unterstützen.
Dabei hilft Bettruhe in einem abgedunkelten Raum. Letzteres ist sinnvoll, weil eine mit Masern einhergehende Bindehautentzündung die Augen lichtempfindlich macht.
Steigt das Fieber auf über 39 Grad an, kommen fiebersenkende Maßnahmen wie Wadenwickel und fiebersenkende Medikamente (z.B. Paracetamol) in Betracht.
Das fiebersenkende, entzündungshemmende Schmerzmittel Acetylsalicylsäure (ASS) ist für Kinder nicht geeignet. Es kann in Verbindung mit einer Virusinfektion (wie Masern) bei Kindern das seltene, aber lebensbedrohliche Reye-Syndrom hervorrufen!
Der Husten lässt sich bei Bedarf mit einem geeigneten Hustenmittel (Schleimlöser oder Hustenblocker) lindern.
Besprechen Sie die Anwendung von Medikamenten (gegen Fieber, Husten) bei Masern zuerst mit einem Arzt oder einer Ärztin!
Hat sich zusätzlich zur Masern-Infektion eine bakterielle Infektion entwickelt (etwa in Form einer Mittelohr- oder Lungenentzündung), verschreiben Mediziner meist Antibiotika.
Zieht die Masern-Erkrankung Komplikationen wie eine Gehirnentzündung nach sich, ist eine Behandlung im Krankenhaus nötig!
Masern: Krankheitsverlauf und Prognose
Masern heilen bei den meisten Patienten und Patientinnen problemlos aus. In Industrienationen treten allerdings bei etwa 20 Prozent der Erkrankten Komplikationen auf. Betroffen sind vor allem Kinder unter zwei Jahren sowie Erwachsene ab 20 Jahren.
Solche Masern-Komplikationen können sogar tödlich enden. Das gilt besonders bei Gehirnentzündungen, die sich entweder kurz nach der Infektion oder aber als Spätkomplikation Jahre danach entwickeln.
Insgesamt liegt die Sterberate bei Masern in den entwickelten Ländern wie Deutschland, Österreich und der Schweiz laut Weltgesundheitsorganisation (WHO) bei bis zu 0,1 Prozent (1 Todesfall pro 1.000 Masern-Erkrankten). Bei Menschen mit Immunschwäche kann sie auch deutlich höher liegen. Das Gleiche gilt bei Menschen in Entwicklungsländern (unter anderem aufgrund von Mangelernährung).
Lebenslange Immunität
Man kann nur einmal im Leben an Masern erkranken: Wer eine Infektion überstanden hat, ist lebenslang vor einer erneuten Ansteckung mit Masernviren geschützt.
Bei der Infektion bildet das Immunsystem nämlich spezifische Antikörper gegen den Erreger. Ein Teil davon verbleibt auch nach der Heilung im Körper. Kommt es später zu einem erneuten Kontakt mit Masernviren, werden die Antikörper sofort aktiv und beseitigen den Eindringling.
Nestschutz
Schwangere Frauen, die Antikörper gegen Masern besitzen, übertragen diese über die Nabelschnur auch auf das Ungeborene. Die mütterlichen Antikörper bleiben einige Zeit nach der Geburt im kindlichen Körper erhalten und verhindern so eine Infektion.
Dieser sogenannte Nestschutz hält aber nicht sehr lange an: Bei Babys von geimpften Müttern sind oft drei bis vier Monate nach der Geburt die Masern-Antikörper schon nicht mehr nachweisbar.
Masern-Impfung
Eine Masern-Erkrankung kann bleibende Schäden des Nervensystems nach sich ziehen und sogar zum Tode führen ? besonders bei kleinen Kindern. Deshalb ist die Masern-Impfung so wichtig:
Empfohlen wird sie grundsätzlich allen Menschen ab dem vollendeten neunten Lebensmonat. Idealerweise erfolgt die Grundimmunisierung mit zwei Impfungen innerhalb der ersten beiden Lebensjahre. Soll der Nachwuchs eine Gemeinschaftseinrichtung wie eine Krippe besuchen, sollte die Masern-Impfung unbedingt vorher durchgeführt werden.
Auch für weitere Personengruppen wird die Masern-Impfung entweder empfohlen oder sogar vorgeschrieben.
Weitere Informationen, unter anderem zur Durchführung und zu möglichen Nebenwirkungen der Impfung lesen Sie im Beitrag Masern-Impfung.
© Copyright © 1998-2024 NetDoktor - All rights reserved - NetDoktor is a trademark.
Robert Koch-Institut: RKI-Ratgeber Masern (Stand: 23.07.2021), unter: www.rki.de (Abrufdatum: 05.03.2024)
Bundesministerium Soziales, Gesundheit, Pflege und Konsumentenschutz (Österreich): Impfplan Österreich 2023/2024, Version 1.0 vom 05.09.2023, unter: www.sozialministerium.at (Abrufdatum: 05.03.2024)
Bundesministerium Soziales, Gesundheit, Pflege und Konsumentenschutz (Österreich): Anzeigepflichtige Krankheiten in Österreich (Stand: 30.06.2023), unter: www.sozialministerium.at (Abrufdatum: 05.03.2024)
Bundesministerium Soziales, Gesundheit, Pflege und Konsumentenschutz (Österreich): Masern: Personenbezogene Kontroll- und Präventionsmaßnahmen (Stand: April 2023), unter: www.sozialministerium.at (Abrufdatum: 05.03.2024)
Bundesamt für Gesundheit und Eidgenössische Kommission für Impffragen (Schweiz): Schweizerischer Impfplan 2023 (Stand: Januar 2023), unter: www.bag.admin.ch (Abrufdatum: 05.03.2024)
Bundesamt für Gesundheit und Eidgenössische Kommission für Impffragen (Schweiz): Empfehlungen zur Prävention von Masern, Mumps und Röteln (Stand: März 2019), unter: www.bag.admin.ch (Abrufdatum: 05.03.2024)
Bundesamt für Gesundheit (Schweiz): Meldepflichtige übertragbare Krankheiten und Erreger. Leitfaden zur Meldepflicht 2023, unter: www.bag.admin.ch (Abrufdatum: 05.03.2024)
Bundesamt für Gesundheit (Schweiz): Richtlinien zur Bekämpfung von Masern und Masernausbrüchen (Stand: März 2019), unter: www.bag.admin.ch (Abrufdatum: 05.03.2024)
Mayatepek, E. (Hrsg.): Pädiatrie: Grundlagen, Klinik und Praxis, Urban & Fischer Verlag / Elsevier, 2. Auflage, 2023
World Health Organization (WHO): Measles (Stand: 09.08.2023), unter: www.who.int (Abrufdatum: 04.03.2024)
Beise, U. et al.: Gesundheits- und Krankheitslehre, Springer-Verlag, 3. Auflage, 2013
Gesenhues, S. et al.: Praxisleitfaden Allgemeinmedizin, Urban & Fischer Verlag, 7. Auflage, 2014
Karges, B. & Wagner, N.: Pädiatrie in 5 Tagen, Springer-Verlag, 2. Auflage, 2017
