Herpes am Auge
- Beschreibung
- Symptome
- Behandlung
- Krankheitsverlauf und Prognose
- Ursachen und Risikofaktoren
- Untersuchungen und Diagnose
- Vorbeugung
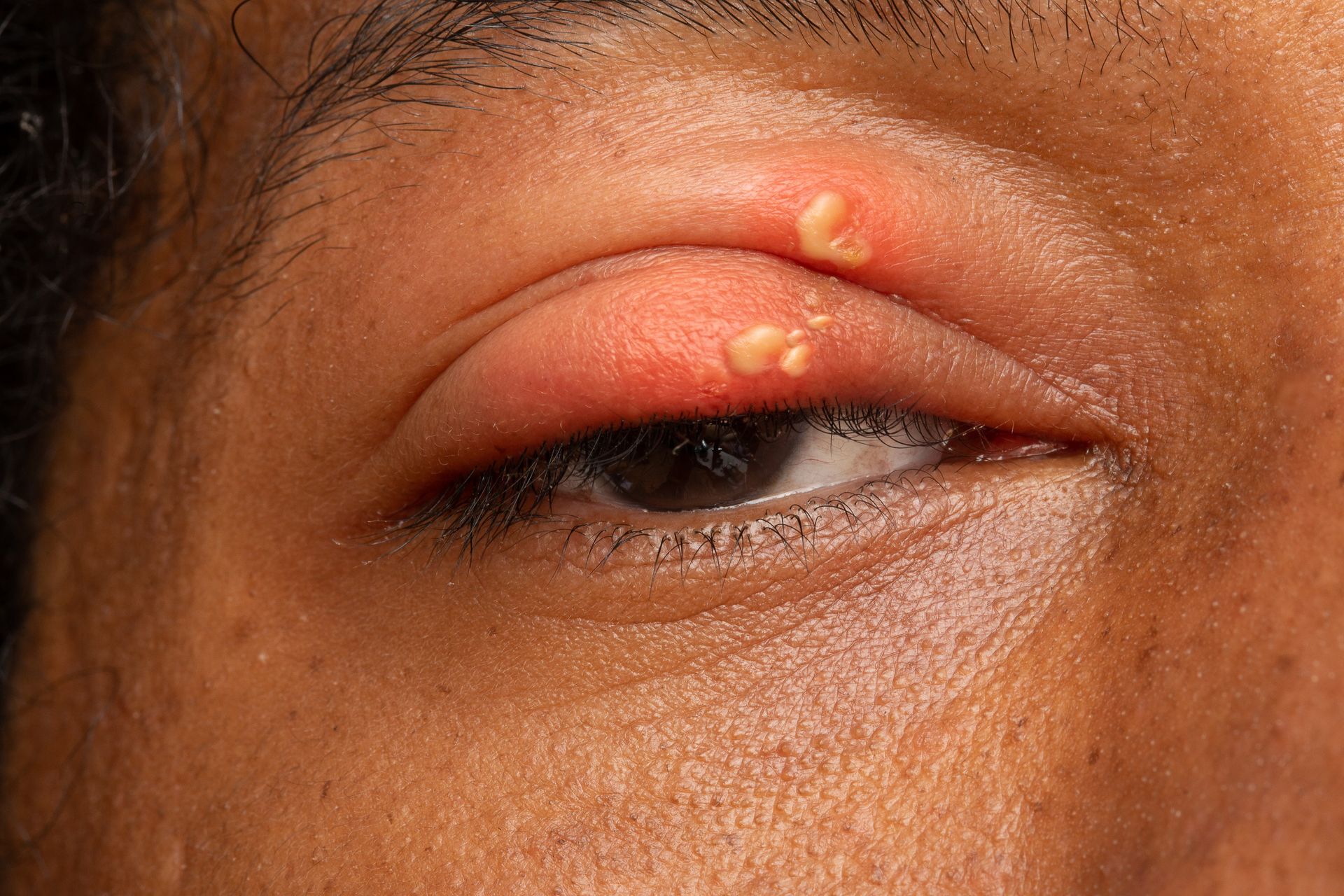
Herpes am Auge: Kurzübersicht- Was ist Augenherpes? Herpes-simplex-Virus-Infektion des Auges, am häufigsten an der Hornhaut (Herpeskeratitis), aber auch an anderer Stelle wie Augenlid, Bindehaut oder Netzhaut; in jedem Alter möglich, auch bei Neugeborenen
- Symptome: Augenherpes tritt meist einseitig auf, oft mit Schwellungen am und im Auge, Herpesbläschen am Lidrand, roten, schmerzenden, tränenden Augen, Lichtscheu, Fremdkörpergefühl; im fortgeschrittenen Stadium Sehverschlechterung (sofort zum Augenarzt, Erblindung möglich!)
- Behandlung: Virostatika, bei leichten Fällen örtlich etwa als Salbe oder Tropfen, sonst systemisch als Tabletten, ggf. Glukokortikoide (?Kortison?), evtl. Hornhauttransplantation, selten Glaskörperentfernung
- Vorbeugung: nahen Kontakt mit akut Infizierten meiden, strikte Hygiene einhalten (z.B. Händewaschen vor Kontakt mit Augen, Handtücher wechseln), Vorsicht mit Kontaktlinsen; bei wiederkehrenden Entzündungen ggf. langfristige Prophylaxe mit Virostatika
- Heilung: Eine vollständige Heilung ist nicht möglich, da Herpesviren im Körper verbleiben; häufig wiederkehrende Ausbrüche (Rezidive) von Augenherpes
- Mögliche Komplikationen: Rezidive, Narben, anhaltende Schäden und Trübungen der Hornhaut, Glaukom, Netzhautablösung, Superinfektionen mit anderen Keimen (Bakterien, anderen Viren, Pilzen), Erblindung
- Ursachen: Ansteckung mit Herpes-simplex-Virus, Beschwerden bei Erstinfektion oder durch Reaktivierung der im Körper verweilenden Viren, v.a. bei Risikofaktoren wie einem geschwächten Immunsystem
- Untersuchungen: erfolgen beim Augenarzt; der prüft Hornhautsensibilität und untersucht das Auge mittels Spaltlampe, Augenhintergrundspiegelung, Fluoresceinfärbung; Virennachweis gelingt mit PCR
Was ist Herpes am Auge?
Augenherpes ist ein Überbegriff für Infektionskrankheiten des Auges, die durch Herpes-simplex-Viren (HSV) entstehen. Die Viren befallen meist einseitig Augenlid, Iris, Ziliarkörper, Binde-, Horn- oder Netzhaut. Dort entzünden und schädigen sie das Gewebe.
Mediziner unterscheiden verschiedene Formen von Augenherpes, je nachdem, welchen Teil des Auges die Viren befallen haben:
Herpes-simplex-Keratitis (Herpes-Keratitis)
Von einer Herpes-simplex-Keratitis spricht man, wenn Herpes an der Hornhaut des Auges (Kornea) auftritt. Sie ist die häufigste Form von Augenherpes. Weltweit gibt es schätzungsweise etwa zehn Millionen Erkrankte.
Die durchsichtige Hornhaut liegt an der Vorderseite des Augapfels vor der Pupille und besteht aus mehreren Schichten. Herpes-simplex-Viren können jede davon befallen. Mediziner unterscheiden demnach:
- epitheliale Keratitis (Keratitis dendritica): Herpes betrifft die oberste Korneaschicht
- stromale Keratitis (Keratitis herpetica interstitialis): Herpesviren befallen die mittlere Hornhautschicht
- endotheliale Keratitis (herpetische Endotheliitis): Augenherpes tritt hier an der innersten Schicht der Hornhaut auf.
Herpes-simplex-Konjunktivitis
Entzünden HSV die Bindehaut (Konjunktiva), sprechen Ärzte von Herpes-simplex-Konjunktivitis. Sie tritt meist dann auf, wenn man sich zum ersten Mal mit Herpes ansteckt und die Viren das Auge befallen.
Oft ist zusätzlich die Lidhaut betroffen. Dann liegt eine sogenannte Herpes-simplex-Blepharokonjunktivitis vor. Die Kombination aus Binde- und Hornhautentzündung bezeichnen Mediziner als Herpes-simplex-Keratokonjunktivitis.
Herpes-simplex-Blepharitis
Eine Erstinfektion mit Herpes äußert sich oft auch am Augenlid, Herpes-simplex-Blepharitis genannt. Kinder sind besonders häufig betroffen.
Herpes-simplex-Uveitis-anterior
Hierunter versteht man Herpes-simplex-Virus-Infektionen im vorderen Abschnitt der mittleren Augenhaut (Uvea anterior). Befallen sind Regenbogenhaut (Iris), Ziliarkörper oder beide gleichzeitig (Iridozyklitis).
Herpes-simplex-Trabekulitis
Bei der Herpes-Trabekulitis entzündet sich das Trabekelwerk nahe dem Außenrand der Iris. Über dieses schwammartige Gewebe fließt normalerweise das Kammerwasser im Auge ab. Die Entzündung stört den Abfluss, der Augeninnendruck steigt. Das begünstigt ein Glaukom, besser bekannt als Grüner Star.
Herpes am Auge: Akute Netzhautnekrose
Selten entzündet das Herpes-simplex-Virus die Netzhaut (Herpes-simplex-Retinitis) und ihre Gefäße. Im schlimmsten Fall entsteht eine akute Netzhautnekrose, bei der Zellen der Netzhaut absterben. Hier greift die Erkrankung häufig auf das zweite Auge über.
Meist erkranken Immunschwache (zum Beispiel bei AIDS oder nach Transplantationen) an dieser Form von Augenherpes. Aber auch abwehrstarke Patienten können betroffen sein. Der Netzhautbefall kann gesondert oder im Zuge einer HSV-Infektion im vorderen Augenabschnitt auftreten.
Durch die akute retinale Nekrose kann man an Augenherpes erblinden.
Herpes neonatorum am Auge
Wenn Neugeborene sich mit dem Herpes-simplex-Virus infizieren, spricht man von Herpes neonatorum. In vielen Fällen ist HSV Typ 2 der Auslöser, seltener Herpes-simplex-Virus Typ 1.
Am Auge des Neugeborenen entsteht dadurch meist eine Binde- (Ophthalmia neonatorum) oder eine Hornhautentzündung. Im Artikel Herpes in der Schwangerschaft finden Sie mehr zur Herpes-Übertragung auf das Neugeborene sowie zu den Symptomen und Folgen.
Herpes neonatorum bleibt oft an Haut oder Augen örtlich begrenzt. Es kann aber auch auf das Gehirn oder den ganzen Körper übergreifen und dann lebensbedrohlich verlaufen. Ärzte behandeln daher bereits, wenn sie eine Infektion vermuten.
Unterschied Augenherpes und Herpes zoster am Auge
Neben dem Herpes-simplex-Virus gibt es weitere Herpesviren-Arten, die das Auge infizieren. Dazu gehört das Varizella-zoster-Virus (VZV). Es verursacht die Gürtelrose (Herpes zoster), die auch am Auge auftreten kann. Mediziner sprechen dann von Zoster ophthalmicus. Mehr dazu erfahren Sie in unserem Beitrag ?Gürtelrose im Gesicht?.
Wie äußert sich Herpes am Auge?
Symptome von Augenherpes sind oft unspezifisch. Das heißt, sie kommen auch bei anderen Augenerkrankungen vor. Welche Beschwerden auftreten, hängt davon ab, wo genau Herpes am Auge auftritt.
Herpes-Symptome am Augenlid
Die Herpes-Simplex-Blepharitis äußert sich durch einseitige Beschwerden:
- Schmerzende, zunächst flüssigkeitsgefüllte Bläschen: häufig in Gruppen am Übergang von Haut und Schleimhaut
- Schwellungen am Auge, ggf. auch der Lymphknoten
- aufgeplatzte Herpesbläschen mit Kruste nach dem Austrocknen
- in der Regel keine Narben
Ein Augenherpes-Ausbruch fängt oft mit einem Brennen oder Jucken im Auge oder darum herum an. Frühe Symptome sind zudem ein geschwollener und geröteter Lidrand mit schmerzhaftem Spannungsgefühl.
Symptome von Herpes am Auge selbst
Anzeichen für übrige Augenherpes-Erkrankungen wie die Herpes-Keratitis oder -Konjunktivitis betreffen vor allem das Auge selbst. Sie sind meist ebenfalls auf eine Seite beschränkt:
- Rotes Auge
- Augenschmerzen
- Fremdkörpergefühl
- Lichtscheu (Photophobie)
- Tränenfluss
Bei häufig wiederkehrendem Herpes und in schweren Fällen treten womöglich auch folgende Symptome auf:
- milchig-gräulich getrübtes Auge (durch Trübung und Narben der Hornhaut, sieht womöglich auch nur der Arzt bei seiner Untersuchung)
- veränderte Irisfarbe oder Pupillenform (bei Herpes-Uveitis)
- Sehverschlechterung, eingeschränktes Sehen (Gesichtsfeldausfälle)
- Sehverlust
Sollten Sie eines der genannten Symptome bei sich entdecken, gehen Sie rasch zum Augenarzt. So kann er rechtzeitig behandeln und Komplikationen zuvorkommen.
Symptome der akuten Netzhautnekrose durch Herpes
Entzünden die Herpesviren Blutgefäße der Netzhaut, werden diese enger oder verstopfen. Das Gebiet, das sie normalerweise versorgen, bekommt nun keine Nährstoffe und keinen Sauerstoff mehr. Hält der Zustand an, gehen Zellen zugrunde (Nekrosen).
Wird nicht rechtzeitig therapeutisch eingeschritten, entstehen große Löcher in der Netzhaut. In diesem Bereich können Betroffene nicht mehr sehen. Unter Umständen sondert sich die Netzhaut ganz oder teilweise von der Aderhaut ab (Netzhautablösung).
Betroffene sehen schlechter oder bestimmte Bereiche in ihrem Blickfeld nicht mehr. Bei einer Netzhautablösung treten zudem oft Lichtblitze und schwarze Punkte auf. Es droht die vollständige Erblindung.
Wie kann man Herpes am Auge behandeln?
Augenherpes ist behandelbar. Ärzte verordnen üblicherweise Mittel gegen die Herpesviren (Virostatika). Das Ziel ist, die Beschwerden zu lindern, das Virus schneller zurückzudrängen und die Entzündungsfolgen zu mindern.
Die genaue Therapie richtet sich nach Ort und Schweregrad der Infektion. Bei Komplikationen und Folgeschäden operieren Ärzte gegebenenfalls.
Augenherpes-Medikamente
Gegen Herpes am Auge setzen Mediziner sogenannte Virostatika ein. Sie verhindern, dass sich die Viren weiter vermehren. Es gibt sie als Salbe, Gel und Tropfen, um sie direkt am oder im Auge anzuwenden (lokal, topisch). Manchmal verordnen Ärzte Virostatika als Tabletten oder per Infusion.
Die üblichen Wirkstoffe sind Aciclovir, Valaciclovir, Ganciclovir und Trifluorthymidin (Trifluridin). Der Arzt wählt die Medikamente und ihre Darreichungsform so, dass sie bestmöglich an der entzündeten Stelle im Auge wirken können.
Topisch behandeln Ärzte den Augenherpes-Ausbruch, wenn er leicht verläuft und der betroffene Teil des Auges von außen gut erreichbar ist. Entzünden sich tiefere Regionen des Auges, gibt der Arzt die Medikamente eher über Tabletten oder per Infusion. Einen schweren Verlauf behandelt der Arzt mit einer hohen Dosis.
In manchen Fällen von Augenherpes geben Ärzte zusätzlich Glukokortikoide (?Kortison?). Sie mildern (übermäßige) Entzündungsreaktionen. Über Augentropfen gelangen sie bis ins Innere des Auges. Ärzte setzen sie nur bei intaktem Hornhautepithel ein.
Bei einer oberflächlichen Herpes-Keratitis dendritica verzichtet der Arzt auf Augentropfen mit Glukokortikoiden. Sie stehen dem Wiederaufbau des Epithels im Wege. Die Viren könnten leichter große Flächen des Epithels einnehmen und die sogenannte Keratitis geographica auslösen.
Die Therapie dauert für gewöhnlich mehrere Wochen, je nachdem, wo und wie schwer Herpes am Auge auftritt. Manchmal verringern Ärzte nach einer gewissen Zeit die Dosis. Betroffene nehmen die Medikamente dann so lange weiter ein, bis der Augenherpes vollständig zurückgedrängt ist.
Operation bei oder nach Herpes am Auge
In einigen Fällen bewirken Hornhautnarben, dass Betroffene nicht mehr scharf sehen. Manchmal ist das Epithel der Hornhaut derart geschädigt, dass es nicht mehr vollständig zusammenwächst. Dann kann eine Hornhauttransplantation (Keratoplastik) helfen.
Bei der sogenannten perforierenden Keratoplastik entfernt der Operateur die geschädigte Fläche der Hornhaut vollständig. Anschließend erhält der Patient einen Ausschnitt der Hornhaut von einem Organspender.
Die Operation erfolgt nur, wenn seit mehreren Monaten keine Entzündung vorliegt und das Auge insgesamt gesund ist.
Die Körperabwehr stuft Transplantate oft als fremde Eindringlinge ein und greift sie an. Bei der Keratoplastik passiert das seltener, unter anderem, weil die Hornhaut nicht direkt durchblutet wird.
Trotzdem ist eine Abstoßung nicht ganz auszuschließen. Im Falle einer solchen Reaktion haben Herpes-simplex-Viren ein besonders leichtes Spiel, da das Auge schon vorbelastet ist. Daher verordnen Ärzte vor und nach dem Eingriff Virostatika. Zudem setzen sie lokal Glukokortikoide ein, um eine Abwehrreaktion gegen das Transplantat zu unterdrücken.
Auch nach der Transplantation sind noch Hornhaut-Infektionen mit Herpes möglich. Nerven, die in diesen Teil münden, wurden allerdings beim Eingriff durchtrennt. Diese Lücke hält die Viren vorerst am Rand des gespendeten Abschnitts.
Ist der Glaskörper infolge einer akuten Netzhautnekrose trüb und undurchsichtig, rät der Arzt möglicherweise zu einer operativen Entfernung (Vitrektomie). Das kann auch bei einer Netzhautablösung sinnvoll sein.
Pflanzliche Mittel bei Herpes am Auge
Die Blätter der Melisse verhindern vermutlich, dass Herpes-simplex-Viren an menschliche Zellen andocken. Bei Lippenherpes setzen Betroffene sie manchmal in Form von Salben oder Tees ein.
Möglicherweise hilft die Salbe bei Herpesbläschen auf der Lidhaut. Das Auge selbst ist aber ein empfindliches Organ. Fragen Sie daher Ihren Arzt, ob Sie die Salbe auch am Auge verwenden können.
Tees aus Melissenblättern sollen zudem beruhigen. Sie wirken unter Umständen Stress entgegen, einem Risikofaktor für Augenherpes.
In unserem Artikel ?Hausmittel gegen Herpes? lesen Sie mehr dazu, wie einfache Methoden gegen Herpes wirken sollen. Beachten Sie aber, dass alternative Heilmethoden ihre Grenzen haben und speziell für Augenherpes oftmals ungeeignet sind. Sprechen Sie daher am besten mit Ihrem Arzt, wie Sie selbst den Heilungsprozess unterstützen können.
Wie lange dauert die Heilung von Herpes am Auge?
Meist handelt es sich bei Herpes am Auge um Ausbrüche, bei denen die Viren nach einer Ruhephase erneut aktiv werden. Solche Reaktivierungen halten je nach Ort unterschiedlich lange an. In der Regel bleiben die Symptome für mindestens eine Woche bestehen.
Die Hornhaut enthält weniger Blutgefäße als beispielsweise die Lippen. Über das Blut gelangen daher auch weniger Bestandteile der Immunabwehr dorthin. Deshalb dauert eine Herpeskeratitis oft länger als ein Lippenherpes-Ausbruch. Unbehandelt kann sie sich über Monate hinziehen.
Eine endgültige Heilung von Herpes beziehungsweise Augenherpes ist nicht möglich. Akute Ausbrüche sind zwar behandelbar, die auslösenden Herpes-simplex-Viren verschwinden aber nie ganz. Sie verstecken sich in Nervenzellen, wodurch sie sich der Immunabwehr entziehen. Von dort aus können sie jederzeit weitere Ausbrüche (Rezidive) hervorrufen.
Häufige Rezidive und schwere Verläufe verursachen länger anhaltende bis hin zu bleibenden Beschwerden.
Tritt Herpes bereits bei der ersten Ansteckung am Auge auf, dauert die Erkrankung für gewöhnlich nur wenige Tage und legt sich oft von selbst. Überwiegend nimmt man diese Primärinfektion überhaupt nicht wahr.
Verlauf und Prognose von Augenherpes
Herpes-Rezidive sind häufig, vor allem an der Hornhaut. Die beschwerdefreie Zeit zwischen den Ausbrüchen hält unterschiedlich lange an. Risikofaktoren begünstigen ein Rezidiv.
Wenn die Entzündung oberflächlich bleibt (zum Beispiel an Augenlid und Hornhautepithel) und die Behandlung gut anschlägt, bildet sie sich in der Regel folgenlos zurück. Tiefreichende Herpes-Infektionen bergen das Risiko für Komplikationen wie Narben.
Je länger, schwerer und öfter Herpes am Auge auftritt, desto schlechter die Prognose. Generell gilt: Eine rasche Diagnose und Behandlung ist wichtig, um Folgeschäden zu vermeiden. Auch dann, wenn es sich um einen erneuten Ausbruch handelt.
Auch bei sofortiger Behandlung ist der Verlauf womöglich langwierig, da Herpes immer wieder ausbrechen (Rezidive) und schwer verlaufen kann.
Herpes am Auge zählt weltweit zu den häufigsten Ursachen für eine infektiöse, hornhautbedingte Erblindung. Die Gefahr des Erblindens ist bei Immunschwachen und bei der akuten Netzhautnekrose durch Herpes besonders hoch.
Komplikationen
Durch HSV-Rezidive entstehen immer wieder Gewebeschäden im Auge, die der Körper reparieren muss. Auf Dauer hinterlässt das oft Spuren, zum Beispiel eine dünnere Hornhaut. Das erleichtert erneute Herpes-Durchbrüche. Weitere Komplikationen von Augenherpes umfassen:
- Narben, Gefäßneubildungen und Trübungen der Hornhaut rufen Einschränkungen der Sehkraft beziehungsweise Sehschärfe hervor.
- Metaherpetische Keratitis: Bleibende Hornhautepithelschäden nach HSV-Ausbruch am Auge
- Grüner Star (Glaukom) mit Schädigung des Sehnervs.
- Netzhautablösung bei akuter HSV-bedingter Netzhautnekrose (Notfall!)
- Superinfektionen: Sind Auge und Immunabwehr aufgrund der HSV-Infektion bereits geschwächt, gesellen sich eventuell noch andere Erreger (Bakterien, andere Viren, Pilze) dazu.
- Erblindung
Herpes am Auge: Ursachen und Risikofaktoren
Augenherpes entsteht meist durch Herpes-Simplex-Viren vom Typ 1. Auch HSV vom Typ 2 können Herpes am Auge auslösen, insbesondere bei Neugeborenen. Die Herpes-Viren sind sehr ansteckend.
Üblicherweise infiziert man sich über direkten Kontakt mit erkrankten Mitmenschen oder über kontaminierte Gegenstände (bspw. Handtücher). Meist verläuft die Ansteckung unbemerkt. Erst unter bestimmten Bedingungen bricht Herpes etwa am Auge aus.
Ansteckung
Das Herpes-simplex-Virus, insbesondere HSV Typ 1, ist weit verbreitet. Menschen mit Herpes geben die Viren durch Körperflüssigkeiten weiter. Besonders ansteckend ist die Flüssigkeit aus Herpesbläschen. Die Infektion findet meist schon im Kindesalter statt.
Geraten die Herpes-simplex-Viren per Schmierinfektion ins Auge gesunder Mitmenschen, verursachen sie womöglich Augenherpes. Oder man steckt sich unbemerkt an (auch andernorts, etwa über den Mund). Die Viren gelangen dann erst mit der Zeit zum Auge (ausgehend vom Ganglion Gasseri, wo sie zwischenzeitlich ruhten).
Außerdem kann man sich bei sich selbst anstecken. Wer beispielsweise einen Lippenherpes hat, kann das Virus von dort aus auf die eigenen Augen übertragen. Der Fachbegriff lautet Autoinokulation.
Es gibt auch Infizierte, die selbst keine merklichen Symptome haben und dennoch das Virus übertragen können. Sie scheiden aber meist nur wenige Viren aus.
Mehr zur Ansteckung mit Herpes sowie zur Herpes-Reaktivierung erfahren Sie in unserem Hauptartikel zu Herpes.
Risikofaktoren
Einmal mit Herpes infiziert, bricht es häufig immer wieder aus. Das geschieht besonders dann, wenn das Immunsystem geschwächt ist oder das Auge bereits vorgeschädigt ist. Einige Risikofaktoren begünstigen Herpes-Ausbrüche am Auge. Dazu zählen:
- Akute Infektionen, Fieber: Andere Erreger können die Immunabwehr ablenken oder Schutzmechanismen im Auge soweit durchbrechen, dass sich Herpesviren leichter durchsetzen.
- Invasive Eingriffe am Auge: Die natürlichen Barrieren des Auges sind dann womöglich durchlässiger für HSV (bspw. nach dem Lasern der Augen).
- Diabetes mellitus: Erkrankte, deren Blutzuckerspiegel häufig stärker schwankt, sind oft anfällig für Infekte.
- HIV und Masern-Virus: Beide Viren befallen Zellen des Immunsystems und schwächen es. HSV kann die Situation ausnutzen.
- Immunsuppressiva, Kortikosteroide (?Kortison?): Diese Medikamente unterdrücken Abwehrreaktionen des Körpers
- Örtliche Gabe von Glaukom-Medikamenten
- Ultraviolettes Licht, etwa bei intensiver Sonneneinstrahlung
- Atopie: Betroffene sind erblich bedingt anfälliger für allergische Reaktionen. HSV scheint hier häufiger an beiden Augen aufzutreten (Achtung: Fehldiagnose möglich!)
- Stress: Hierzu zählen körperlicher und psychischer Stress.
- Hormon-Schwankungen: Menstruation, Schwangerschaft, Medikamente
- Kontaktlinsen: Träger berühren ihre Augen öfter und bringen so wahrscheinlicher HSV ins Auge. Lange Tragezeiten und trockene Augen können beim Herausnehmen kleine Wunden in der Hornhaut verursachen. Das sind mögliche Eintrittspforten für HSV.
- Verletzungen im Auge, besonders in der Hornhaut, zum Beispiel durch Fremdkörper im Auge
Untersuchungen und Diagnose
Um Herpes am Auge kümmern sich Augenärzte. Sie befragen den Patienten und untersuchen das betreffende Auge gründlich. Das ist wichtig, da die Behandlung von der Augenherpes-Form abhängt. Zudem ist die Diagnose nicht ganz leicht, da auch andere Krankheiten ähnliche Beschwerden hervorrufen.
Krankengeschichte
Bei der sogenannten Anamnese fragt der Augenarzt nach den Symptomen und wie lange sie bereits andauern. Zudem erkundigt er sich, ob in der Vergangenheit schon Augenherpes aufgetreten ist oder Risikofaktoren vorliegen.
Körperliche Untersuchung am Auge
Der Arzt achtet auf äußere Anzeichen wie Schwellungen des Augenlids, Rötungen, Bläschen oder starken Tränenfluss. Zudem tastet er Kopf und Hals nach geschwollenen Lymphknoten ab.
Gezielte Untersuchungen
Bei einer oberflächlichen Herpeskeratitis ist die Hornhaut in der Regel weniger empfindlich. Der Arzt prüft daher die Hornhautsensibilität. Hierzu berührt er mit einem feuchten Wattetupfer mittig die Hornhaut. Ist die Hornhaut empfindlich, blinzelt der Patient dadurch.
Verlässlicher ist der Test mit einem Ästhesiometer. Das ist ein Gerät mit ?Haaren?, die die Hornhaut bei der Berührung unterschiedlich stark reizen. Auf diese Weise kann der Arzt herausfinden, wie empfindlich die Hornhaut genau ist.
Im Rahmen eines Sehtests wird die Sehschärfe kontrolliert. Indem der Augenarzt seine Finger langsam von außen ins Blickfeld führt, überprüft er mögliche Ausfälle im Sichtbereich. Der Patient schaut dabei geradeaus und bewegt weder Augen noch Kopf.
Typischerweise untersucht der Arzt das Auge auch mit einem Spaltlampenmikroskop. Die Hornhaut ist speziell beleuchtet und um ein Vielfaches vergrößert. Auf diese Weise kann der Arzt die verschiedenen Hornhautschichten beurteilen. Etwaige Trübungen oder Wassereinlagerungen werden sichtbar.
In der Regel setzt der Arzt zusätzlich die sogenannten Fluoresceinfärbung ein. Hierfür gibt er eine Lösung mit dem leuchtenden Farbstoff ins Auge. In der Spaltlampe sieht er anschließend Defekte in der Hornhaut grünlich.
Typische Befunde bei Augenherpes
Für die Diagnose von Augenherpes hält der Arzt in der Spaltlampenmikroskopie mit Fluoresceinfärbung nach typischen Befunden Ausschau.
Dazu zählen beispielsweise Verletzungen im Hornhautepithel, die in etwa die Form eines Baumes (griech. ?dendro-?) haben. Sie treten typischerweise bei der oberflächlichen Keratitis dendritica auf. An der Spitze der ?Äste? sieht man blattförmige Erweiterungen. Das kommt daher, dass befallene Epithelzellen anschwellen, wenn HSV sie auflöst.
Entzünden HSV die mittlere und innere Hornhautschicht, sammelt sich dort Flüssigkeit an. Diese erkennt der Arzt als helle Scheiben (Keratitis disciformis). Auch Narben, Löcher, neue Blutgefäße und ausgedünnte Hornhautschichten auf diese Weise sind sichtbar.
Weitere Untersuchungen
Je nach Befund spiegelt der Augenarzt anschließend den Augenhintergrund (Funduskopie). Die akute Netzhautnekrose zeigt hier helle Flecken auf der Netzhaut, entzündliche Einlagerungen im Glaskörper und Gefäßveränderungen.
Hierdurch kann der Arzt außerdem beurteilen, wie weit die Erkrankung fortgeschritten ist. Auch Folgeschäden erkennt er mit den genannten Untersuchungen.
Direkt nachweisen lässt sich HSV am Auge aber nur im Labor mithilfe einer PCR. Dafür nimmt der Arzt einen Abstrich vom Auge oder gewinnt Kammerwasser.
Durch die PCR lassen sich die Unterarten des Herpes-Simplex-Virus unterscheiden. Wenn die Behandlung nicht anschlägt, macht vielleicht eine Veränderung des viralen Erbguts die Erreger resistent. Der Arzt verordnet dann neue Medikamente.
Mehr zur Diagnose von Herpes allgemein erfahren Sie in unserem Herpes-Artikel.
Ausschluss anderer Ursachen
Mit den verschiedenen Untersuchungen prüfen Ärzte, ob es sich tatsächlich um Augenherpes handelt. Verletzungen können ähnliche Beschwerden auslösen. Möglicherweise haben andere Viren (z.B. Adenoviren), Bakterien (bspw. Chlamydien) oder winzige Lebewesen (Akanthamöben, insb. bei Kontaktlinsenträgern) das Auge entzündet.
Herpes am Auge vorbeugen
Herpes ist hochgradig ansteckend und kann sich dadurch leicht ausbreiten. Außerdem kann man die Viren von einer Körperstelle zum Auge oder umgekehrt übertragen. Mit folgenden Hygienemaßnahmen können Sie das Risiko, sich selbst oder andere anzustecken, senken:
- Händewaschen: Herpesviren tummeln sich nicht nur in Körperflüssigkeiten. Auch auf der Haut, feuchten Gegenständen oder in gekühlten Lebensmitteln überdauern sie möglicherweise mehrere Stunden. Waschen Sie sich regelmäßig die Hände, um die Viren nicht zu verschleppen.
- Handtücher oft wechseln: Wenn nach dem Händewaschen Viren zurückbleiben, gelangen sie vielleicht auf das Handtuch und so an andere Körperregionen oder Personen.
- Desinfektionsmittel mit der Bezeichnung ?(begrenzt) viruzide? löschen Herpes-Simplex-Viren aus.
- Kratzen Sie Herpesbläschen am Auge nicht auf. Sonst verteilt sich die hochansteckende Flüssigkeit leichter.
- Augen und Gesicht nicht unnötig berühren: Beim Einsetzen oder Herausnehmen von Kontaktlinsen gelangt HSV möglicherweise von den Fingern auf die Linse und ins Auge (vorher gründlich Händewaschen oder Brille tragen).
- Keine Schminke am Auge: Wer das infizierte Auge bei einem akuten Ausbruch schminkt, trägt HSV wahrscheinlich über die verwendeten Schminkwerkzeuge ins andere Auge.
- Kleidung und Handtücher heiß waschen.
Weiteren Ausbrüchen mit Medikamenten vorbeugen
Nach einer Herpeskeratitis bahnt sich vielleicht bald die nächste an. Häufig wiederkehrende Augenherpes-Ausbrüche belasten das Auge und gefährden die Sehkraft. Manchmal machen Operationen oder Verletzungen das Auge besonders empfindlich.
Dann ist womöglich eine Langzeit-Vorbeugung mit Virenmittel (Virostatika) sinnvoll, um neuerliche Ausbrüche von Augenherpes zu vermeiden. Üblicherweise nehmen Patienten dazu für ein Jahr oder länger Aciclovir-Tabletten ein. Unterstützend kann man zudem versuchen, Risikofaktoren für eine Herpes-Reaktivierung zu umgehen.
© Copyright © 1998-2024 NetDoktor - All rights reserved - NetDoktor is a trademark.
Leitlinie ärztlicher Fachgesellschaften (federführend u.a. Gesellschaft für Virologie e.V. (GfV)): Labordiagnostik schwangerschaftsrelevanter Virusinfektionen; Stand: Oktober 2021, unter: www.awmf.org (Abrufdatum: 27.03.2022)
Leitlinien der Dt. Dermatologischen Ges. (DDG), des Dt. Kollegium für Psychosomatische Medizin (DKPM), der Dt. Ges. f. Psychotherapeutische Medizin (DGPM), Gesellschaft für Sexualwissenschaft (GSW), Arbeitsgemeinschaft für Katathymes Bilderleben und imaginative Verfahren in der Psychotherapie (AGKB): Psychosomatische Dermatologie (Psychodermatologie), Stand: März 2018, unter: www.awmf.org (Abrufdatum: 27.03.2022)
Massachusetts Eye and Ear Infirmary, Department of Ophthalmology, Harvard Medical School: Herpes Simplex Virus Keratitis: A Treatment Guideline, Stand: Juni 2014, unter: www.aao.org (Abrufdatum: 27.03.2022)
Medix Guideline Schweizer Ärztenetzwerke: Augenprobleme in der Grundversorgung, Stand: Januar 2019, unter: www.medix.ch (Abrufdatum: 27.03.2022)
Arastéh, K. et al.: Duale Reihe: Innere Medizin, Georg Thieme Verlag, 4. überarbeitete Auflage, 2018
Burk, A. et Burk, R.: Checkliste Augenheilkunde, Georg Thieme Verlag, 6. Auflage, 2018
Grehn, F.: Augenheilkunde, Springer-Verlag GmbH Deutschland, 32. Auflage, Springer Nature 2019
Gortner, L. et Meyer, S. (Hrsg.): Duale Reihe - Pädiatrie, Georg Thieme Verlag, 5. Auflage, 2018
Hof, H. et Schlüter, D. (Hrsg.): Duale Reihe: Medizinische Mikrobiologie, Georg Thieme Verlag, 8. Auflage, 2022
Lang G.K. et al.: Augenheilkunde, Georg Thieme Verlag, 6. Auflage, 2019
Lüllmann, H. et al.: Pharmakologie und Toxikologie: Arzneimittelwirkungen verstehen: Medikamente gezielt einsetzen, Georg Thieme Verlag, 18. Auflage, 2016
Modrow, S. et al: Molekulare Virulogie, Springer-Verlag GmbH Deutschland, 4. Auflage, Springer Nature 2021
Pape, H. et Kurtz, A. et Silbernagl, S. (Hrsg.): Physiologie, Georg Thieme Verlag, 9. Auflage, 2019
Rodriguez-Garcia, A. et Hernandez-Camarena, J. (Hrsg.): Infectious Eye Diseases - Recent Advances in Diagnosis and Treatment, in: IntechOpen 2021; doi: 10.5772/intechopen.91531
Danileviciene, V. et al.: Corneal Sub-Basal Nerve Changes in Patients with Herpetic Keratitis During Acute Phase and after 6 Months, in: Medicina (Kaunas) 2019; 55(5):214; doi: 10.3390/medicina55050214
Farooq, A.V. et Shukla, D.: Herpes simplex epithelial and stromal keratitis: an epidemiologic update, in: Surv Ophthalmol 2012; 57(5):448-62; doi: 10.1016/j.survophthal.2012.01.005
Harris, K.D.: Herpes Simplex Virus Keratitis, in: Home Healthc Now 2019, 37(5):281-284; doi: 10.1097/NHH.0000000000000791
Moradi, M.T. et al.: A review study on the effect of Iranian herbal medicines against in vitro replication of herpes simplex virus, in: Avicenna J Phytomed 2016; 6(5):506-515; PMCID: PMC5052413
Valerio, G.S. et Lin, C.C.: Ocular manifestations of herpes simplex virus, in: Curr Opin Ophthalmol 2019; 30(6):525-531; doi: 10.1097/ICU.0000000000000618
Wilhelmus, K.R.: Antiviral treatment and other therapeutic interventions for herpes simplex virus epithelial keratitis, in: Cochrane Database Syst Rev 2015; 9;1:CD002898; doi: 10.1002/14651858.CD002898.pub5
Herpetic Eye Disease Study Group: Predictors of recurrent herpes simplex virus keratitis, in: Cornea 2001; 20(2):123-8; doi: 10.1097/00003226-200103000-00001
A controlled trial of oral acyclovir for the prevention of stromal keratitis or iritis in patients with herpes simplex virus epithelial keratitis. The Epithelial Keratitis Trial. The Herpetic Eye Disease Study Group, in: Arch Ophthalmol 1997; 115(6):703-12; doi: 10.1001/archopht.1997.01100150705001
Technische Universität München: TUM300, unter: www.tum300.de (Abrufdatum: 27.03.2022)
